Le purpura thrombocytopénique idiopathique (PTI) est un trouble qui empêche la coagulation normale du sang et peut résulter en ecchymoses et saignements excessifs. Le purpura thrombocytopénique idiopathique, également appelé purpura thrombopénique immun, est caractérisé par des niveaux inhabituellement faibles de plaquettes (ou “thrombocytes,”) dans le sang.
Les plaquettes sont produites dans la moelle osseuse. Elles aident à interrompre le saignement en se regroupant pour former un caillot qui bouche les coupures ou petites déchirures dans les parois de vaisseaux sanguins. Quand le sang manque de plaquettes, il se coagule plus lentement. Il peut en résulter un saignement interne, ou sous la peau ou sur la peau.
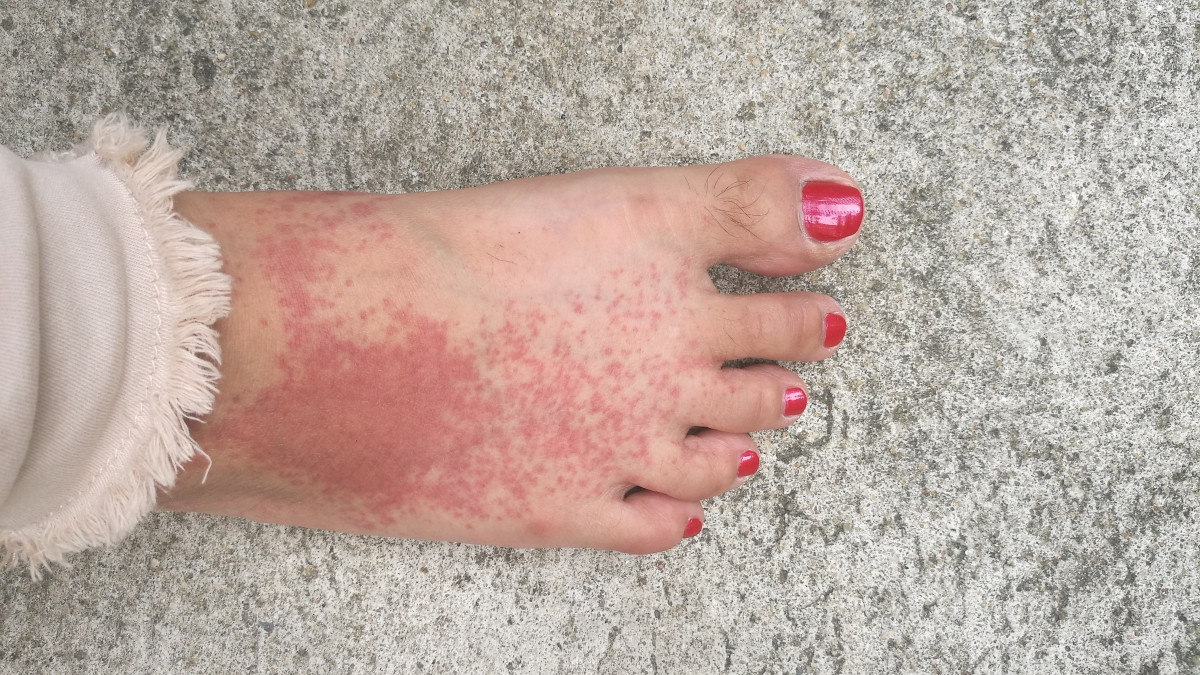
Les personnes atteintes de PTI présentent souvent de nombreuses taches cutanées, appelées purpuras, qui sont de couleur rouge foncé sur la peau ou les membranes muqueuses de la bouche. Ces taches cutanées peuvent aussi se présenter sous forme de petites taches rouges à violacées appelées pétéchies. Les pétéchies peuvent ressembler à une éruption cutanée.
Selon la clinique Mayo, le PTI se produit aussi bien chez l’enfant que l’adulte. Chez l’enfant, le taux de PTI est relativement égal pour les garçons et les filles. Chez l’adulte, il est le plus souvent observé après l’âge de 60 ans et est de deux à trois fois plus fréquent chez la femme que chez l’homme (clinique Mayo, 2010).
Il existe deux types de PTI : aigu (temporaire ou de courte durée) et chronique (de longue durée).
Le PTI aigu, la forme la plus fréquente de cette maladie, dure généralement moins de six mois et se présente essentiellement chez l’enfant.
Le PTI chronique dure au moins six mois et s’observe le plus fréquemment chez l’adulte, quoique les adolescents et les enfants plus jeunes puissent aussi être affectés.
Le terme idiopathique signifie “de cause inconnue“, indiquant que l’étiologie exacte du PTI n’a pas été identifiée. Cependant, il est généralement accepté que la plupart des cas de PTI sont déclenchés par une réaction auto-immune, c’est-à-dire une réaction du système immunitaire qui considère par erreur les plaquettes comme des corps étrangers et produit des anticorps qui identifient les plaquettes en vue de leur destruction et évacuation par la rate, diminuant ainsi le nombre de plaquettes.
Chez l’enfant, le PTI apparaît fréquemment après un virus comme la grippe, la rougeole ou les oreillons. Chez l’adulte, il se produit occasionnellement après une infection virale, mais est plus fréquemment déclenché par une maladie immune, une grossesse ou certains médicaments.
Le PTI n’est pas contagieux.
Les symptômes les plus courants sont :
- formation aisée d’ecchymoses
- pétéchies, souvent sur la partie inférieure des jambes
- saignements du nez ou des gencives (notamment pendant des soins dentaires) spontanés
- sang dans les urines ou dans les selles
- règles anormalement abondantes
- saignement prolongé après une coupure
- saignement abondant pendant une chirurgie
Certaines personnes souffrant de PTI ne présentent pas de symptômes.
Le médecin procède à un examen physique complet. Il posera des questions pour déterminer si vous souffrez d’une maladie pouvant expliquer vos symptômes, ainsi que sur tout médicament ou supplément en vente libre que vous prenez qui serait susceptible de réduire votre numération plaquettaire ou de vous faire saigner excessivement.
Il prescrira également un examen hématologique complet. Cette analyse de sang pourra aussi inclure un test pour déterminer si votre sang contient des anticorps anti-plaquettes.
Le médecin pourra également réaliser un frottis sanguin, au cours duquel quelques gouttes de votre sang seront placées sur une lame de verre et observées au microscope pour vérifier le nombre de plaquettes.
En cas de numération plaquettaire basse, le médecin peut prescrire un test de moelle osseuse. Si vous souffrez de PTI, votre moelle osseuse sera normale. C’est parce que les plaquettes ne sont détruites qu’après avoir quitté la moelle osseuse, quand elles sont dans la circulation sanguine et la rate. Si votre moelle osseuse est anormale, votre numération plaquettaire basse est probablement causée par une maladie autre que le PTI.
Le médecin personnalisera votre traitement en fonction du nombre total de vos plaquettes ainsi que de la fréquence et de l’intensité de vos saignements. Dans certains cas, il n’est pas nécessaire de suivre de traitement. Par exemple, les enfants contractent habituellement la forme aiguë du PTI, qui suit typiquement son cours en six mois.
Il est aussi possible que des adultes présentant des cas moins sévères de PTI n’aient pas besoin de traitement. Cependant, le médecin surveillera votre numération plaquettaire pour s’assurer que vous n’avez pas besoin de traitement à l’avenir.
Traitements médicamenteux
Quand un traitement est nécessaire, le médecin prescrira probablement initialement des médicaments. Les médicaments les plus fréquemment utilisés pour traiter le TPI comprennent :
- les corticostéroïdes : Le médecin pourra prescrire de la prednisone, qui est capable d’augmenter vos plaquettes en diminuant l’activité de votre système immunitaire.
- l’immunoglobuline intraveineuse (IgIV) : Si vos saignements ont atteint un niveau critique ou si vous allez subir une intervention chirurgicale et devez rapidement augmenter votre numération plaquettaire, on pourra vous donner de l’IgIV.
- les agonistes des récepteurs de la thrombopoïétine : ces médicaments, notamment le romiplostim et l’eltrombopag, aident à prévenir les ecchymoses et le saignement en encourageant la moelle osseuse à produire plus de plaquettes.
Si vos symptômes ne s’améliorent pas avec ces médicaments, le médecin pourra en prescrire d’autres, notamment :
- des immunosuppresseurs : Ces médicaments, qui comprennent le rituximab (Rituxan), la cyclophosphamide (Cytoxan) et l’azathioprine (Imuran, Azasan) freinent l’activité du système immunitaire. Ils ont toutefois des effets secondaires considérables.
- des médicaments expérimentaux : De nouveaux médicaments qui augmentent la production des plaquettes font actuellement l’objet d’essais cliniques. Deux d’entre eux, l’eltrombopag et l’AMG 531, semblent être bien tolérés, mais les études se poursuivent pour déterminer leur efficacité et innocuité.
- des antibiotiques : Certaines personnes souffrant du TPI sont également infectées par Helicobacter pylori, la bactérie qui cause la plupart des ulcères peptiques. L’antibiothérapie visant à éliminer cette bactérie a aidé à augmenter le taux de plaquettes de certains patients.
Chirurgie
En cas de PTI grave, et si les médicaments n’améliorent pas vos symptômes ou votre taux de plaquettes, le médecin pourra recommander une chirurgie visant à retirer la rate (splénectomie). Cet organe est situé dans la partie supérieure gauche de l’abdomen.
La splénectomie n’est pas habituellement réalisée chez l’enfant à cause de leur taux élevé de rémission spontanée.
Traitement d’urgence
En cas de PTI grave ou généralisé, il faut un traitement d’urgence. Cela implique habituellement des transfusions de plaquettes concentrées et l’administration intraveineuse d’un corticostéroïde comme la méthylprednisolone ou l’immunoglobuline intraveineuse, ou les deux.
Changements de mode de vie
Le médecin peut également recommander des changements de modes de vie, notamment :
- éviter certains médicaments en vente libre pouvant affecter la fonction plaquettaire, y compris l’aspirine, l’ibuprofène (Advil, Motrin et autres) et l’anticoagulant warfarine (Coumadine)
- limiter la consommation d’alcool, car un abus d’alcool peut affecter négativement la coagulation
- choisir des activités à faible impact, au lieu de sports de compétition ou autres activités à impact fort, afin de réduire le risque de blessure et de saignement
PTI et grossesse
Le traitement des femmes enceintes souffrant de PTI dépend de leur numération plaquettaire. S’il s’agit d’un cas léger de PTI, aucun traitement ne sera probablement nécessaire, autre qu’un suivi minutieux et des analyses de sang régulières.
Si le taux de plaquettes est extrêmement faible ou en cas de saignement excessif, la maman a plus de risques de subir un saignement abondant pendant et après l’accouchement. Dans de tels cas, le médecin aidera à déterminer un plan de traitement qui contribuera à maintenir un taux plaquettaire sain sans affecter négativement le bébé.
Bien que la plupart des bébés de mamans atteintes de PTI ne soient pas affectés par la maladie, certains ont un taux faible de plaquettes à la naissance ou peu après. Dans la plupart des cas, leur numération plaquettaire redeviendra normale sans traitement. Le traitement peut être nécessaire chez les bébés dont la numération plaquettaire est extrêmement basse.
La complication la plus dangereuse du PTI est le saignement, particulièrement s’il se répand dans le cerveau, ce qui peut être catastrophique ou fatal. Cependant, les saignements graves sont rares. Les traitements du PTI peuvent avoir plus de complications que la maladie elle-même.
L’utilisation à long terme de corticostéroïdes peut provoquer de sérieux effets secondaires, notamment :
- ostéoporose
- cataractes
- perte de masse musculaire
- augmentation du risque d’infections
- hyperglycémie ou diabète
L’ablation chirurgicale de la rate augmente de façon permanente le risque d’infection et celui de tomber malade en cas d’infection. Il est important de savoir repérer les symptômes de l’infection et de les signaler rapidement à votre médecin.
Dans la plupart des cas, le PTI n’est pas grave et ne menace pas le pronostic vital.
Le PTI aigu chez l’enfant suit son cours et se dissipe au bout de six mois sans traitement.
Le PTI chronique peut durer de nombreuses années. Les patients peuvent vivre de nombreuses décennies avec cette maladie, même dans les cas graves, et beaucoup finissent par pouvoir interrompre le traitement en toute sécurité.