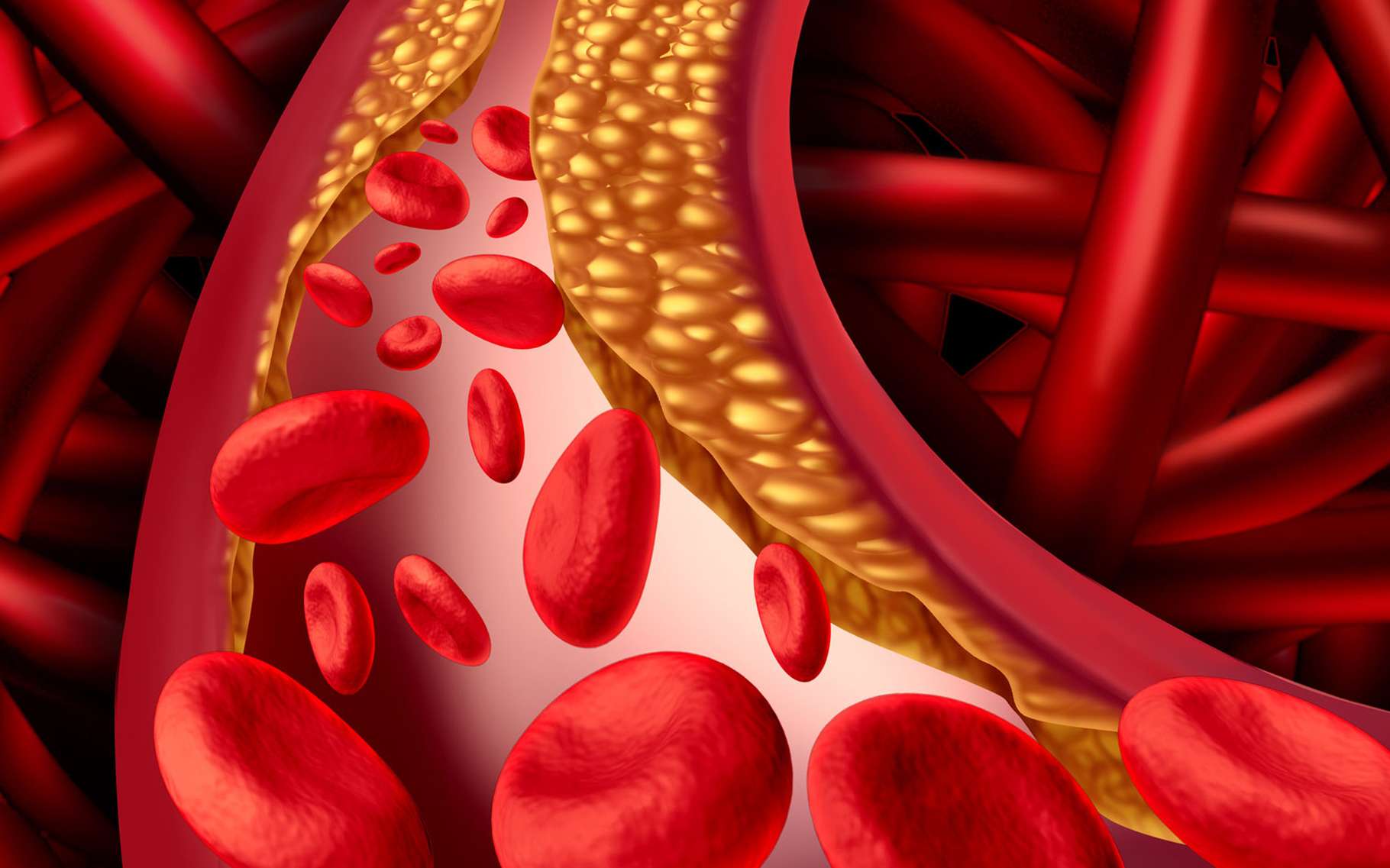
L’athérosclérose est un rétrécissement des artères causé par une accumulation de plaque. L’athérosclérose est également appelée artériosclérose ou durcissement des artères. Les artères sont des vaisseaux sanguins qui transportent de l’oxygène et des nutriments à partir du cœur vers le reste du corps. Au fur et à mesure que vous vieillissez, graisses et cholestérol peuvent s’accumuler dans vos artères et entraîner la formation de plaque. La formation de plaque rend difficile d’écoulement du sang dans les artères. Cette accumulation peut avoir lieu dans n’importe quelle artère du corps et peut être à l’origine d’une irrigation et d’une oxygénation insuffisante de tissus du corps. Il arrive qu’une plaque se désagrège et que des morceaux s’en détachent, entraînant la formation d’un caillot sanguin. Lorsqu’elle n’est pas traitée, l’athérosclérose peut conduire à une crise cardiaque, un accident vasculaire cérébral ou une insuffisance cardiaque.
L’athérosclérose est un problème couramment associé au vieillissement. Selon le centre médical de l’université du Maryland (University of Maryland Medical Center, UMMC), 80 % à 90 % des plus de 30 ans sont, à un degré ou à un autre, atteints d’athérosclérose (UMMC, 2010). Cette condition peut être prévenue et il existe pour cela de nombreuses options de traitement.
Types
L’athérosclérose survient lorsque des cristaux de cholestérol et des particules de graisse et de cholestérol durcissent les artères. L’athérosclérose peut survenir partout dans le corps, et notamment au niveau du cœur, des jambes et des reins.
Autres types d’athérosclérose :
Coronaropathie ou insuffisance coronaire
Cette condition survient lorsque les artères coronaires du cœur durcissent. Les artères coronaires sont des vaisseaux sanguins qui alimentent les tissus musculaires du cœur en oxygène et en sang. La plaque empêche le sang de s’écouler vers le cœur.
Maladie de l’artère carotide ou artériopathie carotidienne
Les artères carotides se trouvent dans votre cou ; elles alimentent le cerveau en sang. Lorsqu’une plaque se forme sur la paroi, il arrive que les artères soient fragilisées. L’insuffisance circulatoire peut entraîner une réduction de l’alimentation en sang et en oxygène des cellules et tissus cérébraux.
Artériopathie oblitérante des membres inférieurs (AOMI)
L’alimentation en sang et en oxygène des tissus des jambes et des bras, ainsi que de la partie inférieure du corps, s’effectue par les artères. Un durcissement de celles-ci peut être à l’origine de problèmes circulatoires dans ces régions du corps.
Maladie rénale
Les artères rénales alimentent les reins en sang. Les reins filtrent les déchets et l’excédent d’eau du sang. Lorsqu’ils ne sont pas en mesure de le faire efficacement, les déchets s’accumulent dans les artères rénales et les durcissent. Ces vaisseaux durcis peuvent conduire à une insuffisance rénale.
Causes
L’accumulation de plaque et le durcissement artériel qui en résulte limitent le flux sanguin dans les artères et empêchent vos organes et tissus de recevoir le sang oxygéné dont ils ont besoin pour fonctionner.
Les facteurs ci-après sont fréquemment cause de durcissement des artères.
Taux de cholestérol élevé
Le cholestérol est une substance jaune, ayant un peu la consistance de la cire, naturellement présente dans votre corps et certains des aliments que vous consommez. Son taux dans votre sang peut augmenter et le cholestérol peut boucher vos artères. Il se transforme en plaque dure qui réduit ou bloque la circulation sanguine vers votre cœur et d’autres organes.
Graisse
La consommation d’aliments gras peut également contribuer à l’accumulation de plaque.
Vieillissement
Au fur et à mesure que vous vieillissez, le cœur et les vaisseaux sanguins doivent faire plus d’efforts pour pomper le sang et le recevoir. Il arrive que vos artères soient fragilisées et perdent de leur élasticité, ce qui les rend plus vulnérables à l’accumulation de plaque.
Risques
Les facteurs de risque athérosclérotique sont multiples. Tous ne peuvent être prévenus.
Antécédents familiaux
Lorsqu’il existe des cas d’athérosclérose dans votre famille, il est possible que votre risque athérosclérotique soit plus élevé. Cette pathologie, comme d’autres problèmes cardiaques, peut être héréditaire.
Manque d’activité physique
L’exercice physique régulier est bon pour le cœur. Il assure la vigueur du muscle cardiaque et favorise la circulation de l’oxygène et du sang dans le corps. La sédentarité accroît le risque de contracter de multiples conditions médicales, et notamment des maladies cardiovasculaires.
Régime alimentaire
La consommation d’une alimentation riche en graisses et en cholestérol aggrave votre risque athérosclérotique.
Hypertension
L’hypertension peut endommager vos vaisseaux sanguins et les fragiliser. Le cholestérol et d’autres substances présentent dans le sang peuvent, au fil du temps, réduire la flexibilité artérielle.
Tabagisme
La consommation de produits du tabac peut endommager le cœur et les vaisseaux.
Diabète
La fréquence des coronopathies est très supérieure chez les diabétiques par rapport au reste de la population.
Symptômes
L’athérosclérose est une maladie silencieuse et la plupart des symptômes ne se manifestent pas avant que ne survienne une obstruction. Au nombre des symptômes courants figurent néanmoins :
- des douleurs thoraciques (angine de poitrine) ;
- des douleurs de la jambe, du bras ou de tout autre endroit où une artère est obstruée ;
- l’essoufflement ;
- la fatigue ;
- la confusion (lorsque le blocage affecte la circulation dans le cerveau) ;
- une faiblesse musculaire de la jambe imputable à une circulation insuffisante.
Il est également important de connaître les symptômes de la crise cardiaque et de l’accident vasculaire cérébral. Ces deux problèmes peuvent être causés par l’athérosclérose et nécessitent une intervention médicale immédiate. Symptômes de crise cardiaque :
- des douleurs ou un inconfort thoracique ;
- des douleurs au niveau des épaules, du dos, du cou, des bras et de la mâchoire ;
- des douleurs abdominales ;
- un essoufflement ;
- de la transpiration ;
- une sensation d’étourdissement ;
- des nausées ou vomissements ;
- un sentiment de catastrophe imminente.
Les symptômes de l’accident vasculaire cérébral incluent :
- faiblesse ou insensibilité au niveau du visage ;
- troubles de l’élocution ;
- difficultés de compréhension orale ;
- problèmes de vision ;
- perte d’équilibre ;
- mal de tête subit et violent.
Si vous constatez des symptômes de crise cardiaque ou d’AVC, appelez les secours et rendez-vous sans délai aux urgences.
Diagnostic
Si vous constatez des symptômes d’athérosclérose, votre médecin vous examinera. Il recherchera un pouls plus faible, un anévrisme (c’est-à-dire, une hernie ou un élargissement d’une artère imputable à une faiblesse), ou encore, une lésion qui met du temps à guérir, indiquant une restriction du débit sanguin. Un spécialiste du cœur (cardiologue) pourra écouter votre cœur pour tenter de déceler des sons anormaux. Il s’efforcera de détecter un possible son de bruissement indicateur de l’obstruction d’une artère. S’il estime qu’il est possible que vous soyez atteint(e) d’athérosclérose, votre médecin vous prescrira des tests supplémentaires. Il peut notamment s’agir :
- d’analyses de sang destinées à contrôler votre taux de cholestérol ;
- d’une échographie Doppler employant des ondes sonores pour générer une image de l’artère afin de confirmer une possible obstruction ;
- d’un test de pression systolique cheville/bras, qui compare la tension de vos bras et de vos jambes dans le but de détecter un possible blocage dans vos bras ou jambes ;
- d’une artériographie par résonance magnétique ou d’une angiographie par tomodensitogramme afin de générer des images des principales artères de votre corps ;
- d’un angiogramme cardiaque, qui requiert l’injection d’un colorant radioactif susceptible d’apparaître sur les radiographies pour générer une image des artères de votre cœur ;
- d’un électrocardiogramme, qui mesure l’activité électrique du cœur pour rechercher des zones de réduction du flux sanguin ;
- d’une épreuve d’effort (tests de tolérance à l’exercice), qui permet de surveiller votre rythme cardiaque et votre tension alors que vous faites de l’exercice sur un tapis roulant ou un vélo fixe.
Traitement
Le traitement suppose de modifier votre mode de vie et de limiter des quantités de graisses et de cholestérol que vous consommez. Il est possible que vous deviez faire plus d’exercice pour améliorer votre santé cardiovasculaire (le cœur et les vaisseaux sanguins).
Des traitements médicaux supplémentaires peuvent être nécessaires.
Traitements médicamenteux
Certains médicaments peuvent contribuer à la prévention de l’aggravation de l’athérosclérose. Il s’agit notamment :
- des médicaments destinés à combattre le cholestérol, y compris les statines et les dérivés d’acide fibrique ;
- des antiagrégants plaquettaires et anticoagulants, comme l’aspirine, qui empêchent le sang de coaguler et de former des caillots susceptibles d’obstruer les artères ;
- des bêtabloquants ou des inhibiteurs calciques destinés à abaisser la tension ;
- des diurétiques qui contribuent à combattre l’hypertension ;
- des inhibiteurs de l’enzyme de conversion de l’angiotensine (IECA) qui contribuent à la prévention du rétrécissement des artères.
Chirurgie
Il arrive qu’une intervention chirurgicale soit nécessaire, lorsque les symptômes sont particulièrement graves ou lorsque des tissus cutanés sont compromis. Chirurgie de traitement de l’athérosclérose :
- pontage : un vaisseau prélevé ailleurs dans le corps, ou un tube synthétique, est employé pour contourner l’artère obstruée et acheminer le sang ;
- traitement thrombolytique : dissout un caillot sanguin en injectant des médicaments dans l’artère affectée ;
- angioplastie : un tube fin et flexible appelé cathéter et un ballonnet sont utilisés pour élargir une artère ;
- endartériectomie : retrait chirurgical des dépôts graisseux qui encombrent une artère ;
- athérectomie : procédure non chirurgicale permettant d’éliminer la plaque accumulée dans les artères à l’aide d’un cathéter dont l’une des extrémités est dotée d’une lame extrêmement coupante.
Long terme
Avec un traitement, il est possible que votre santé s’améliore ; il faudra toutefois du temps. Le succès des traitements dépend de la gravité de la pathologie, de la diligence du traitement et de la mesure dans laquelle d’autres organes ont, ou non, été touchés. Le durcissement des artères ne peut être inversé. Toutefois, le traitement de la cause sous-jacente, l’adoption d’un mode de vie plus sain et une modification de votre régime alimentaire peuvent contribuer à ralentir le processus ou à éviter qu’il ne s’aggrave.
Consultez votre médecin et conformez-vous à ses conseils pour modifier votre style de vie comme nécessaire. Il est également possible que vous deviez prendre des médicaments pour contrôler la pathologie et éviter d’éventuelles complications. Complications de l’athérosclérose :
- insuffisance cardiaque ;
- pathologies cardiovasculaires ;
- crise cardiaque ;
- rythme cardiaque anormal ;
- accident vasculaire cérébral ;
- artériopathie oblitérante des membres inférieurs (AOMI) (réduction de l’apport sanguin au niveau des bras et des jambes) ;
- insuffisance rénale ;
- décès.
Prévention
Des modifications de style de vie peuvent contribuer aussi bien à la prévention qu’au traitement de l’athérosclérose. À moins que votre athérosclérose n’ait atteint un stade particulièrement grave, le médecin peut recommander des changements de style de vie comme traitement de première intention. Les changements de style de vie sont notamment :
- l’adoption d’un régime santé, pauvre en graisses saturées et en cholestérol ;
- la limitation de votre consommation d’aliments gras ;
- la consommation bihebdomadaire de poisson ;
- une demi-heure à une heure d’exercice quotidien, six jours par semaine ;
- arrêter de fumer ;
- perdre du poids si vous êtes obèse ou en surcharge pondérale ;
- apprendre à gérer le stress ;
- traiter les conditions associées à l’athérosclérose, telles que l’hypertension, un taux élevé de cholestérol et le diabète.