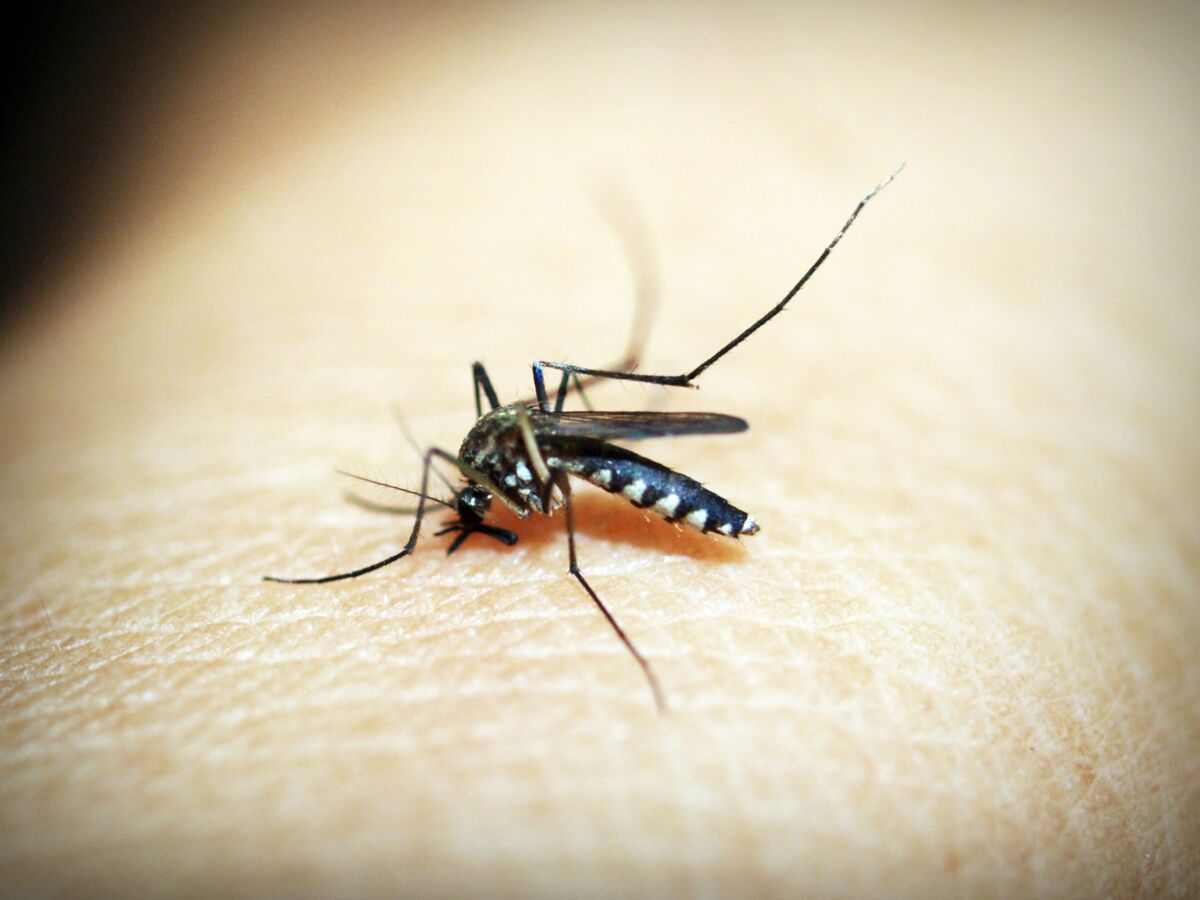
La leishmaniose est une maladie parasitaire. Elle se répand par la piqûre d’un insecte appelé phlébotome. La leishmaniose est parfois appelée kala-azar.
Cette maladie se décline sous deux formes principales. Chaque forme est associée à différentes espèces du parasite. La leishmaniose cutanée affecte la peau. La leishmaniose viscérale affecte les organes internes. La forme cutanée n’est généralement pas grave. La forme viscérale peut être fatale.
On trouve généralement les phlébotomes qui transportent les parasites dans des environnements tropicaux et subtropicaux. Des épidémies fatales se sont produites dans certaines régions de l’Afrique, comme au Soudan, au Kenya et en Ethiopie.
Malheureusement, les régions touchées sont souvent éloignées et instables. Par conséquent, les ressources pour traiter cette maladie sont souvent limitées.
Causes
La leishmaniose est causée par des parasites du genre Leishmania. La leishmaniose se transmet dès lors qu’une personne se fait piquer par un phlébotome contaminé.
Le parasite vit et se multiplie à l’intérieur du phlébotome femelle. L’insecte est le plus actif dans des environnements humides pendant les mois les plus chauds et la nuit, du crépuscule à l’aube. Les animaux domestiques, comme les chiens, peuvent être un véritable réservoir à parasites. La transmission peut se produire d’un chien à un phlébotome à un humain.
Le parasite peut également être transmis entre humains par le biais d’une transfusion sanguine ou d’aiguilles contaminées.
Types
Il existe deux formes principales de leishmaniose. Différentes espèces de Leishmania sont associées à chaque forme. Environ 30 sortes de Leishmania ont été identifiées. Sur ces 30 sortes, au moins 20 sont considérées comme provoquant la maladie chez les mammifères (CSFPH, 2009).
La leishmaniose viscérale
La leishmaniose viscérale est quelquefois appelée la leishmaniose systémique. Elle se manifeste généralement entre deux et huit mois après la piqûre d’un phlébotome. Elle endommage les organes internes, notamment la rate et le foie. Elle affecte également le système immunitaire à cause des dommages causés aux organes qu’elle touche. La pathologie est pratiquement toujours mortelle si elle n’est pas traitée.
La leishmaniose cutanée
La leishmaniose cutanée cause uniquement des ulcères sur la peau. Il s’agit de la forme la plus courante de la leishmaniose. Un traitement n’est pas toujours nécessaire. Cependant, il peut permettre d’accélérer le processus de guérison et d’éviter les complications.
La leishmaniose muco-cutanée
Une troisième forme, plus rare, de la maladie est la leishmaniose muco-cutanée. Elle peut survenir plusieurs mois après que les ulcères cutanés se sont résorbés. Ce type de leishmaniose affecte les muqueuses du nez et du palais. Elle est généralement considérée comme une sous-forme de la leishmaniose cutanée. Néanmoins, elle est plus grave. Elle ne guérit pas sans traitement. Un traitement est nécessaire.
Risques
La maladie est présente partout dans le monde, sauf en Australie et en Antartique. Cependant, plus de 90 pour cent des cas de leishmaniose cutanée surviennent dans les pays suivants :
- Afghanistan
- Algérie
- Iran
- Iraq
- Arabie saoudite
- Syrie
- Brésil
- Pérou
Plus de 90 pour cent des cas de leishmaniose viscérale surviennent dans les pays suivants :
- Inde
- Bangladesh
- Népal
- Soudan
- Brésil
Les personnes qui vivent ou voyagent dans les régions tropicales ou subtropicales de ces pays courent un risque plus important de contracter la maladie. La mesure dans laquelle la maladie se répand dépend beaucoup des facteurs environnementaux et climatiques.
Conditions socio-économiques
Selon l’Organisation mondiale de la santé (OMS), cette maladie est plus répandue chez les populations pauvres (OMS). Elle a constitué un obstacle majeur au développement socio-économique dans certaines des zones les plus pauvres du monde.
La leishmaniose est souvent présente dans les régions réunissant les conditions suivantes :
- pauvreté
- malnutrition
- famine
- analphabétisme
- migrations importantes en raison de l’urbanisation, de situations d’urgence ou de changements environnementaux
Autres infections
Les personnes immunodéprimées en raison du VIH ou d’autres maladies courent un risque plus important de contracter cette maladie. Le fait d’être touché par le VIH augmente le risque de leishmaniose viscérale active de 100 à 2 000 fois (OMS). La plupart des cas signalés dans le sud de l’Europe sont associés à une infection simultanée par le VIH.
Symptômes
Il est possible d’être porteur de la leishmaniose pendant une période prolongée avant que la maladie ne se déclare. Les symptômes dépendent de la forme de la maladie.
Leishmaniose cutanée
La leishmaniose cutanée se caractérise principalement par des ulcères cutanés non douloureux. Les symptômes cutanés pourront se manifester une ou deux semaines après une piqûre de phlébotome ; mais il est également possible qu’ils n’apparaissent pas avant plusieurs mois ou années (CSFPH, 2009).
Dans les cas de leishmaniose muco-cutanée, les symptômes apparaissent généralement entre un et cinq ans après la guérison des lésions cutanées. Ces symptômes sont principalement des ulcères au niveau de la bouche et du nez ou sur les lèvres. Autres symptômes possibles :
- nez encombré ou qui coule
- saignements de nez
- troubles respiratoires
Leishmaniose viscérale
Les symptômes n’apparaissent souvent pas avant plusieurs mois après la piqûre. La plupart des cas sont détectés deux à six mois après l’infection (CSFPH, 2009). Exemples de symptômes :
- perte de poids
- faiblesse
- toux
- fièvre pouvant durer plusieurs semaines ou mois
- hypertrophie de la rate
- hépatomégalie
- production réduite de globules rouges
- saignements
- autres infections
- sueurs nocturnes
- légère perte de cheveux
- peau écailleuse ou livide
Diagnostic
Il est important d’informer votre médecin si vous avez vécu ou si vous vous êtes rendu dans un endroit où la leishmaniose est courante. Ainsi, votre médecin pourra déterminer les analyses qui vous conviennent le mieux. S’il se trouve que vous êtes infecté, d’autres analyses et tests seront utilisés pour déterminer quelle sorte de Leishmania a déclenché la maladie.
Diagnostiquer la leishmaniose cutanée
Votre médecin voudra peut-être prélever une petite quantité de peau pour effectuer une biopsie. Pour cela, il raclera légèrement l’un des ulcères. Pour identifier le parasite, les échantillons seront examinés au microscope ou développés de manière contrôlée sous forme de culture. La culture permet de voir si des parasites sont présents dans les échantillons. Cette technique permet à un petit nombre de parasites de se développer dans un environnement où ils peuvent être facilement détectés.
Diagnostic de la leishmaniose viscérale
Dans de nombreux cas, les personnes contaminées ne se rappellent pas de la piqûre ou d’avoir eu une plaie. Par conséquent, cette pathologie est difficile à diagnostiquer.
Un médecin pourra d’abord effectuer un examen physique pour voir si la rate ou le foie est enflé. Ensuite, une biopsie de la moelle osseuse pourra être réalisée en vue d’examen. Ces échantillons seront analysés pour identifier les éventuels parasites. Le diagnostic pourra prendre entre deux et quatre semaines si une culture est requise.
Traitement
Cette maladie est traitée à l’aide de médicaments antiparasitaires, comme l’amphotéricine B.
Leishmaniose cutanée
Les ulcères cutanés disparaissent souvent seuls. Cependant, un traitement peut faciliter la guérison et réduire les risques de cicatrice. Un traitement peut aussi permettre d’éviter le développement d’autres maladies.
Les ulcères ayant abîmé le visage de la personne concernée peuvent nécessiter une chirurgie esthétique.
Leishmaniose viscérale
La forme viscérale de la maladie requiert toujours un traitement. Plusieurs médicaments peuvent être prescrits. Les types de médicaments les plus fréquemment utilisés sont des composés contenant de l’antimoine, notamment de l’antimoniate de méglumine et du stibogluconate de sodium.
Leishmaniose muco-cutanée
Les lésions causées par cette forme de la maladie ne guérissent pas naturellement. Elles nécessitent toujours un traitement.
L’amphotéricine B liposomale et la paromomycine peuvent être utilisées pour traiter la leishmaniose muco-cutanée. En réalité, ce sont les deux médicaments les plus récents qui figurent sur la liste de l’OMS regroupant les médicaments essentiels (Model List of Essential Medicines). Cette liste contient les médicaments les plus importants et les plus efficaces pour le traitement de maladies prioritaires dans un système de soins de santé de base (OMS).
L’OMS a également lancé une campagne de plaidoyer afin de réduire le prix de ces médicaments. Le programme a permis de réduire le prix de l’amphotéricine B liposomale de 90 pour cent et celui de l’antimoniate de méglumine de 60 pour cent. On espère que cette réduction de prix permettra à davantage de personnes d’avoir accès à ces médicaments.
Complications
Les complications cutanées peuvent inclure :
- saignements
- autres infections dues à l’affaiblissement du système immunitaire qui peuvent être fatales
- défigurement
La leishmaniose viscérale est souvent mortelle. Cependant, la mort est souvent causée par des complications de la maladie et non par la maladie elle-même. Les personnes touchées par le VIH/sida courent un risque plus important de développer la maladie. Elles sont également plus résistantes au traitement.
Prévention
Il n’existe aucun vaccin ou médicament prophylactique contre la leishmaniose. La seule façon de prévenir la leishmaniose est d’éviter les piqûres de phlébotome.
Pour cela, respectez les consignes suivantes :
- portez des vêtements qui couvrent votre peau autant que possible Des pantalons, des chemises à longues manches rentrées dans les pantalons et des chaussettes hautes sont également recommandées.
- utilisez des répulsifs pour insectes sur la peau exposée, et sur le bas des pantalons et des manches. Les répulsifs les plus efficaces contiennent le composé N,N-diéthyl-3-méthylbenzamide.
- vaporisez de l’insecticide dans les chambres
- dormez à l’étage de préférence, car les insectes montent rarement très haut
- évitez de rester dehors entre le crépuscule et l’aube (car c’est le moment où les phlébotomes sont les plus actifs)
- lorsque vous êtes à l’intérieur, utilisez des moustiquaires de fenêtre et activez la climatisation
- utilisez des moustiquaires de lit à border sous votre matelas Les phlébotomes sont bien plus petits que les moustiques. Si possible, vaporisez les moustiquaires avec de l’insecticide contenant du pyréthroïde.
Les moustiquaires de lit, les insecticides et les répulsifs doivent être achetés avant de voyager dans des régions à haut risque.
Pronostic
Les plaies peuvent entraîner des cicatrices permanentes et vous défigurer. Mais ces marques peuvent être réduites avec un traitement.
La maladie peut être soignée grâce à des médicaments. Cependant, le traitement est plus efficace lorsqu’il est entamé avant que le système immunitaire ne soit touché.
Si elle n’est pas traitée correctement, la leishmaniose viscérale peut souvent entraîner la mort en deux ans.